رماتیسم مفصلی نوعی آرتروز و بیماری خود ایمنی است. به دلایلی که هیچکس کاملا از آنها اطلاع ندارد، در رماتیسم مفصلی سیستم ایمنی بدن- که وظیفهاش مبارزه با سلولهای خارجی مانند ویروسها و باکترها و حفظ سلامت بدن است- به بافتهای بدن، مخصوصا سینوویوم (پوشینه مفصلی) حمله میکند. در نتیجه، مایعی که درون مفصل تولید میشود، باعث درد مفصل و التهاب سیستمیک میشود- بدین معنی که ممکن است تمام بدن ملتهب شود.
درمان رماتیسم مفصلی و آرتروز باید زود شروع شود تا مانع ایجاد عوارض بعدی گردد. اهداف درمانی رماتیسم مفصلی شامل کاهش التهاب، تسکین علائم، جلوگیری از آسیب مفصل و اندامها، بهبود عملکرد جسمی فرد، و کاهش عوارض بلند مدت است. رماتیسم مفصلی را میتوان با دارو و فیزیوتراپی درمان کرده و علائمی مانند درد و خشکی مفاصل را کاهش داد. در مواردی که آسیب وارد شده شدید بوده، و برای بهبود عملکرد مفصل نیاز به تعویض مفصل باشد، باید جراحی انجام شود. پزشک با توجه به شدت رماتیسم و میزان درد بهترین روش درمان را به بیمار توصیه میکند.
برای کسب اطلاعات بیشتر و یا رزرو نوبت با شماره تلفن های تماس حاصل فرمایید.
علل ایجاد رماتیسم مفصلی
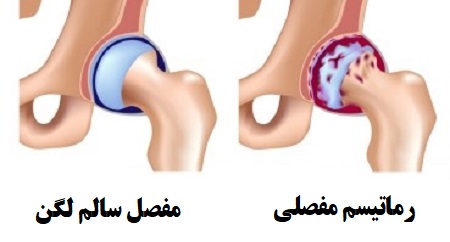
علت دقیق ایجاد رماتیسم مفصلی ناشناخته است. احتمال دارد در افرادی که استعداد ژنتیکی ابتلا به رماتیسم مفصلی را دارند، یک ویروس یا باکتری باعث تحریک و ایجاد بیماری شود. بسیاری از پزشکان معتقدند که بیماری رماتیسم مفصلی یک بیماری خود ایمنی است که در آن سیستم ایمنی بدن به بافت سینوویال مفصل حمله میکند. رماتیسم مفصلی معمولا از میانسالی شروع شده و در زنان بیشتر دیده میشود.
علائم رماتیسم مفصلی چیست؟
علائم اولیهی رماتیسم مفصلی شبیه به علائم آرتروز بوده و شامل درد لگن، التهاب و کاهش محدوده حرکات است. علاوه بر این، دیگر علائم رماتیسم مفصلی شامل کاهش اشتها، تب، کاهش انرژی، کم خونی، و گرههای روماتوئید(تودههای بافت زیر پوست) میباشد. افراد مبتلا به رماتیسم مفصلی معمولا دورهای تشدید علائم دارند که در آن دوره برخی مفاصل دردناک و خشک میشوند.
تشخیص رماتیسم مفصلی
رماتیسم مفصلی یک بیماری نامحسوس است و معمولا خود را مانند دیگر انواع آرتروزها نشان میدهد. اگر پزشک به وجود رماتیسم مفصلی در فردی شک کند، او را به یک روماتولوژیست یا فوق تخصص روماتولوژیارجاع میدهد تا آزمایشات بیشتری روی او انجام شود. روماتولوژیستفردی است که در بیماریهای اسکلتی عضلانی و خود ایمنی تخصص داشته و برای تشخیص و درمان رماتیسم مفصلی و دیگر انواع آرتروزها (مانند آرتریتپسوریازیس، آرتریت روماتوئید سرونگاتیوو سندرم فلتی) آموزش دیده است.
آزمایشهایی که توسط روماتولوژیست برای تشخیص رماتیسم مفصلی انجام میشوند عبارتند از:
- بررسی سوابق خانوادگی: روماتولوژیست ابتدا سوابق خانوادگی بیمار را بررسی میکند تا ببیند آیا در خانوادهی بیمار سابقهی ابتلا به رماتیسم مفصلی یا دیگر انواع بیماریهای آرتروزی وجود داشته است. بسیاری از دانشمندان معتقدند که وجود یک ژن مشخص در بدن فرد احتمال ابتلا به رماتیسم مفصلی را افزایش میدهد. همچنین دانشمندان معتقدند این ژن میتواند به صورت ارثی به فرد برسد.
- بررسی سابقه درد و معاینهی مفاصل: اگر روماتولوژیست علائم کنونی و علائمی که بیمار اخیرا تجربه کرده است را بداند، بهتر میتواند روند پیشرفت بیماری را درک کند. به همین دلیل است که ثبت دقیق درد و دیگر علائم از اهمیت بسیاری برخوردار است زیرا به پزشک در تشخیص صحیح کمک میکند. پس از اینکه روماتولوژیست ازسابقه درد بیمار مطلع شد، یک معاینه فیزیکی نیز روی مفاصل انجام میدهد. با معاینهی فیزیکی، پزشک از میزان پیشرفت رماتیسم مفصلی آگاهی یافته و متوجه میشود که بیماری در کدام قسمتهای بدن نفوذ کرده است. اگر روماتیسم مفصلی شروع به پیشرفت در مفاصل کرده باشد، بیمار علائمی همچون حساسیت، التهاب، گرمی، و حرکات محدود و همراه با درد را خواهد داشت.
- آزمایشهای خون: آزمایش خون میتواند اطلاعاتی در مورد سطح التهاب به پزشک بدهد و همین باعث شده که آزمایش خون یک روش تشخیصی مناسب برای رماتیسم مفصلی باشد. به عبارت دیگر، وجود برخی آنتی بادیهای مشخص در خون بدین معنی است که به احتمال زیاد شخص به رماتیسم مفصلی مبتلا میباشد. یکی از این آنتی بادیها به نام عامل روماتوئید یا RF شناخته میشود. عامل روماتوئید، پروتئینی است که به بافتهای سالم حمله میکند. بنابراین، اگر آزمایش خون نشان دهندهی وجود عامل روماتوئیددر خون بیمار باشد، به احتمال 80 درصد بیمار به روماتیسم مفصلی یا یکی از دیگر بیماریهای التهابی مبتلا خواهد شد. دیگر نشانگرهای موجود در آزمایش خون شامل سرعت رسوب گلبول قرمز (ESR)، عاملنکروزتوموریآلفا، یا تست پروتئین واکنشگر C (CRP) هستند زیرا تمام این موارد نشان دهندهی وجود التهاب و سطح التهاب در بدن هستند.
- تصویربرداری: آسیب وارده به مفاصل را میتوان از طریق تصویربرداری نیز تشخیص داد، و به همین دلیل تصویربرداری نیز روشی مفید برای تشخیص رماتیسم مفصلی است. روماتولوژیست از تصاویر رادیوگرافی، اولتراسوند و ام آر آی برای بررسی مفاصل و تعیین اینکه آیا رماتیسم مفصلی عامل فرسودگی مفصل استیا خیر استفاده می کند. اما اگر بیماری در مراحل اولیه باشد، آسیب ایجاد شده باعث مثبت شدن جواب آزمایش رماتیسم مفصلی نمیشود.
هیچ آزمایشی به تنهایی نمیتواند تایید کنندهی ابتلای شخص به رماتیسم مفصلی باشد. روماتولوژیست از نتایج چندین آزمایش برای تشخیص صحیح استفاده میکند. پس از تشخیص و تایید رماتیسم مفصلی، روماتولوژیست با همکاری بیمار و با توجه به نیازهای او و در نظر گیری سطح کنونی رماتیسم مفصلی، یک طرح درمان مناسب برای بیمار تهیه میکند.
روشهای موجود برای درمان رماتیسم مفصل لگن چیست؟
اگر علت درد لگن، روماتیسم مفصلی باشد، روشهای درمانی زیر تحت نظر و کنترل پزشک میتواند در بهبودی و رفع درد عضلات لگن موثر باشد. پزشک بسته به نوع بیماری، شدت درد و تورم مفصل لگن ممکن است ترکیبی از روشهای درمانی زیر را در یک بازهی زمانی برای شما توصیه کند:
استفاده از گرما و سرما برای تسکین علائم
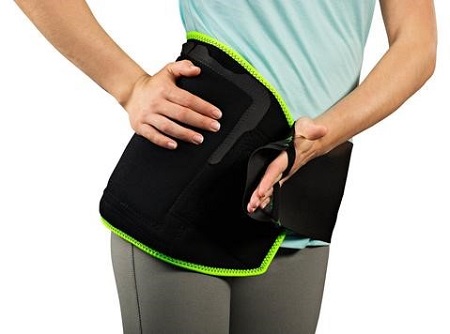
استفاده از کیسه گرم و سرد نمیتواند علل کمردرد را برطرف کند اما میتواند درد و سفتی موجود در دورههای تشدید علائم را کاهش دهد. بیمار میتواند برای افزایش جریان خون و کاهش گرفتگی عضلات از کیسه گرم استفاده کند. همچنین با استفاده از کیسه گرم میتوان درد را نیز بهتر کنترل کرد. برای کاهش التهاب در رماتیسم مفصلی باید از کیسه سرد استفاده کرد. کیسه سرد در ابتدا احساس ناخوشایندی برای بیمار ایجاد میکند اما باعث بی حسی و کاهش درد میشود.
مصرف دارو
مصرف دارو روشی موثر برای کنترل درد مزمن لگن است. نوع داروی مورد نیاز بیمار به شدت و دفعات ایجاد درد بستگی دارد. داروهای مختلفی وجود دارند که باعث کاهش درد شده و حتی سرعت پیشرفت رماتیسم مفصلی را نیز کاهش میدهند. این داروها عبارتند از:
داروهای مسکن
یکی از بخشهای مهم یادگیری زندگی با بیماری مزمن لگن، مدیریت درد است. مصرف داروهای مسکن یکی از روشهای کاهش درد لگن است. داروهایی مانند آسپرین که بدون نسخه به فروش میرسند برای کنترل دردهای خفیف کافی هستند. در صورت نیاز، پزشک داروهای مسکن قویتری برای بیمار تجویز میکند. اما داروهای نارکوتیک، مانند اکسی کدون (روکسی کدون، اکسیدو) برای بیماریهای مزمن باید با احتیاط مصرف شوند تا وابستگی به آنها ایجاد نشود. داروهای دیگری نیز وجود دارند که درد و التهاب را درمان میکنند.
داروهای ضد التهابی غیر استروئیدی
داروهای ضد التهابی غیر استروئیدی (NSAIDs) درد و التهاب را کاهش میدهند. داروهای ضد التهابی موثر هستند زیرا تورم را کاهش میدهند. این داروها فشار وارده به لگن را کاهش داده و حرکت فرد را آسانتر میسازند.
ایبوپروفن (ادویل، مورتین IB) و ناپروکسن (ناپروسی- EC) دو مورد از داروهای ضد التهابی غیر استروئیدی هستند که معمولا برای بیماران تجویز میشوند. داروهای ضد التهابی غیر استروئیدی باعث ایجاد عوارضی مانند خونریزی معده میشوند. پزشک با توجه به سوابق پزشکی بیمار تصمیم میگیرد که آیا مصرف داروهای ضد التهابی غیر استروئیدی برای او مناسب هستند.
داروهای ضد رماتیسمی اصلاح کننده بیماری
داروهای ضد رماتیسمی اصلاح کننده بیماری (DMARDs) برای کمک به تسکین درد و کاهش سرعت پیشرفت رماتیسم مفصلی تجویز می شوند. این داروها مانع تشدید درد در آینده میشوند. یکی از داروهای ضد رماتیسمی اصلاح کننده بیماری که معمولا برای بیماران تجویز میشود، متوترکسات است. زمانی که آنتی بادیها به بافت مفصلی حمله کنند، داروهای ضد رماتیسمی اصلاح کننده بیماری مواد شیمیایی آزاد شده را مسدود میکنند. این کار مانع آسیب بیشتر به استخوانها و غضروفها میشود.
داروهای ضد رماتیسمی اصلاح کننده بیماری باعث ایجاد عوارضی میشوند که عبارتند از:
- تهوع
- جوشهای پوستی
- خستگی
- آسیب به کبد
- غیر طبیعی شدن تعداد سلولهای قرمز خون، که منجر به عفونت میشود
اگر چنین عوارضی ایجاد شد، پزشک در کنترل آنها به بیمار کمک خواهد کرد.
داروهای تزریقی
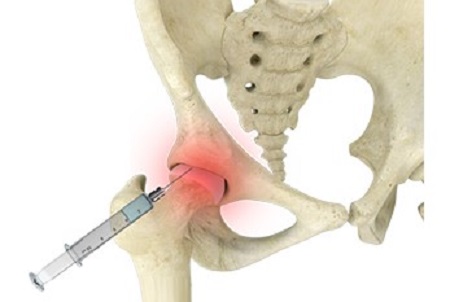
تزریق دارو به مفصل لگن روشی سریع برای تسکین درد مزمن است. تزریق دارو به مفصل لگن به معنی تزریق داروی کورتیکو استروئید یا بی حس کننده به عصب قسمتی از بدن میباشد که در اثر رماتیسم مفصلی دچار التهاب شده است. اثر تزریق دارو به لگن چندین هفته یا حتی چندین ماه در بدن میماند. کورتیکو استروئیدها باعث ایجاد عوارضی همچون افزایش وزن و پوکی استخوان میشوند. به همین دلیل، پزشک توصیه میکند که بیمارچند ماه برای تزریق بعدی صبر کند.
محافظت از مفاصل

بیمار همیشه باید به نحوی از مفاصل خود استفاده کند که فشار زیادی به آنها وارد نشود. این کار باعث درد کمتر، انجام راحتتر کارها، و محافظت از مفاصل در برابر آسیب میشود. روشهای محافظت از مفاصل عبارتند از:
- بیمار باید کارهای سنگین و تکراری و کارهای سبکتر را به صورت یکی در میان انجام دهد. یک استراحت کوتاه باعث تجدید قوای عضلات ضعیف، کاهش فشار وارده به مفاصل دردناک و حفظ انرژی میشود.
- قرار دادن مفاصل در حالت صحیح باعث هم ترازی و کاهش فشار اضافی میشود. برای مثال، زانو زدن و به حالت چمباتمه نشستن فشار زیادی به لگن یا زانو وارد میکنند. بیمار باید هنگام بلند کردن یا حمل اجسام سنگین، اجسام را هم ارتفاع با کمر گرفته و از حمل اجسام به بالا یا پایین پلهها خودداری کند.
- بیمار باید برای مراجعه به یک متخصص کاردرمانی یا فیزیوتراپی با پزشک مشورت کند. متخصص کاردرمانی یا فیزیوتراپی برای کمک به هم ترازی صحیح و محافظت از مفاصل برای بیمار اسپلینت، بریس یا پروتز (کفی کفش) تجویز میکند.
- استفاده از وسایل کمکی به حفظ انرژی کمک کرده و انجام فعالیتهای روزمره را آسانتر میسازد. بهتر است برای کاهش فشار وارده به لگن و زانو، سطح صندلی بیمار کمی بالاتر آورده شود و بیمار برای برداشتن اشیا از روی زمین از ابزارهای کمکی استفاده کند. همچنین میتوان برای کاهش فشار وارده به مفصل لگن از یک عصا استفاده کرد.
فعالیتها و حرکات فیزیوتراپی

فعالیتهای فیزیوتراپی با کشش عضلات اطراف مفاصل، باعث محافظت بیشتر از مفاصل میشوند. عضلات و بافتهای قوی بهتر میتوانند از مفاصلی که در اثر آرتروز آسیب دیدهاند محافظت کنند. یک برنامهی فیزیوتراپی مناسب میتواند درد و خستگی را کاهش داده، تحرک و تناسب اندام کلی فرد را افزایش داده، و احساس افسردگی را از بین ببرد. فیزیوتراپی باعث میشود افراد مبتلا به آرتروز زندگی شادتر و مفیدتری داشته باشند. فعالیتها و حرکات بسیاری در فیزیوتراپی وجود دارند که فرد میتواند برای کاهش درد و خشکی مفصل باسن آنها را انجام دهد.
- انجام ورزشهایی که در محدوده حرکت فرد هستند باعث کاهش درد و خشکی شده و مفاصل را آمادهی حرکت نگه میدارد. برای اینکه این ورزشها بیشترین فایده را داشته باشند، باید آنها را هر روز انجام داد.
- حرکات کششی باعث حفظ و افزایش تون عضلانی و محافظت از مفاصل میشوند.
- حرکات کششی متوسط به کاهش درد کمک کرده و عضلات و تاندونهای اطراف مفصل آسیب دیده را انعطاف پذیر نگه میدارند.
- حرکات مقاومتی به فرد انرژی داده، وزن او را کنترل کرده، و به طور کلی باعث ایجاد احساسی خوشایند در فرد میشوند. این حرکات شامل پیاده روی، شنا و دوچرخه سواری هستند. بهتر است از انجام حرکات ورزشی پر برخورد، مانند ایروبیک، دویدن، و کیک بوکسینگخودداری شود.
- التهاب عضلات، تاندونها و بافتهای دیگر باعث میشود راست ایستادن، خم شدن و چرخیدن، یا تنفس عمیق برای فرد سخت شود. پزشک متخصص فیزیوتراپی علاوه بر انجام حرکات مناسب برای تقویت عضلات و کاهش درد و التهاب مفاصل لگن، روشهای دیگری مانند اولتراسوند، لیزر درمانی، و شاک ویو تراپی را نیز به بیمار توصیه میکند.
پرولوزون
درمان با تزریق پرولوزون یک روش موثر و غیر جراحی برای ترمیم و جوان سازی رباط، مفصل، تاندون، و غضروف آسیب دیده و همچنین کاهش درد در این قسمتها میباشد. در پرولوزون از ترکیبی از مواد غنی از کلاژن، ویتامینها و مواد معدنی بهبود دهنده، داروی ضد التهابی و گاز اوزون استفاده شده است. پرولوزون جریان خون را بهبود بخشیده و بافتهای آسیب دیده را ترمیم میکند. درمان با پرولوزون با استفاده از اکسیژن واکنشی باعث ترمیم و رشد مجدد غضروف میشود.
پرولوزون درمانی از بافتهای اتصالی آسیب دیدهی درون و اطراف مفصل محافظت کرده و در بهبود برخی از بیماریهای اسکلتی عضلانی مانند آرتروز، رماتیسم مفصلی، آرتروز زانو ، آرتروز لگن، شانه درد، گردن درد، ویپلش (رگ به رگ شدن و کشیدگی گردن)،فرسودگی یا بیرون زدگی دیسک، درد پایین کمر، پلانتر فاسیتیس، سندرم تونل کارپال، پارگی تاندون، سندرم TMJ، سیاتیک، زائدههای پاشنه پا، تومورهای عصبی (نوروما)، آرنج تنیس باز، پارگی روتاتور کاف، آسیبهای زانو، و آسیبهای وارده به بافتهای نرمموثر خواهد بود.
پلاسمای غنی از پلاکت
پلاسمای غنی از پلاکت با گرفتن خون بیمار و چرخاندن آن در یک سانتریفیوژ برای جداسازی عوامل رشدی که سلولهای بنیادی را تحریک میکنند تهیه میشود. پلاسمای غنی از پلاکت برای درمان پارگیهای درون عضلانی مناسب است و برای درمان پارگی منیسک و آسیبهای وارده به غضروف و تاندون بهتر از دکستروز عمل میکند.
چه زمانی جراحی باید انجام شود؟

اگر روشهای درمانی غیر جراحی مفید نبوده و نتوانند درد را کاهش دهند، انجام جراحی نیاز است. جراحی به روشهای مختلف انجام میشود که عبارتند از:
- سینووکتومی: این جراحی معمولا برای موارد ابتدایی آرتروز التهابی که در آن تورم (سینوویت) قابل توجه بوده و باعث درد یا محدودیت حرکتی میشود، مناسب است. سینووکتومی به معنی برداشت سینوویوم متورم (بافت پوشانندهی مفصل( است. جراحی سینووکتومی با استفاده از آرتروسکوپی انجام میشود.
- آرتوپلاستی: در آرتوپلاستی، جراح مفصل آسیب دیده را برداشته و یک مفصل مصنوعی به جای آن قرار میدهد. این جراحی معمولا زمانی انجام میشود که مفصل در اثر آرتروز، رماتیسم مفصلی، آرتروز ایجاد شده پس از ضربه، یا نکروز آواسکولار شدیدا آسیب دیده باشد. هدف از جراحی آرتوپلاستی، کاهش درد و بازگشت عملکرد طبیعی مفصل است. تعویض کامل مفصل از طریق باز کردن کامل پوست یا روشهای کمتر تهاجمی انجام میشود.
- آرترودز: آرترودز، که فیوژن نیز نامیده میشود، شامل برداشت مفاصل و اتصال استخوانهای مفصل به یکدیگر با استفاده از پیچ یا سیمهای فلزی است.این جراحی معمولا زمانی انجام میشود که مفاصل به شدت آسیبدیده باشند، بیمار محدودیت حرکتی پیدا کرده باشد، رباطها و تاندونهایاطراف آسیب دیده باشند، آرتروپلاستی قبلی با موفقیت انجام نشده باشد، یافرد بخواهد کارهای دستی سنگین انجام دهد.
جراح گزینههای موجود را برایبیمار شرح داده و به او کمک میکند تا روشی که برایش مناسبتر است راانتخاب کند.
بارداری و رماتیسم مفصلی
اگر شخص قصد بارداری داشته باشد، باید قبل از مصرف دارو با پزشک مشورت کند زیرا برخی از داروها باعث ناباروری موقت میشوند. برخی دیگر از داروها، مانند متوترکسات و لفلونومید، بر رشد جنین تاثیر میگذارند. بنابراین اگر فرد قصد بارداری دارد باید در دوران مصرف این داروها، از روشهای قابل اعتماد برای جلوگیری از بارداری استفاده کند. این گفته علاوه بر خانمها، در مورد آقایانی که قصد پدر شدن دارند نیز صدق میکند.
در اکثر مادران مبتلا به رماتیسم مفصلی، در دوران بارداری علائم کمی بهبود مییابند که احتمالا علت آن کاهش فعالیت سیستم ایمنی در این دوران برای تحمل رشدِ نوزاد است. پس از تولد نوزاد، علائم مجددا برمیگردند. اما معمولا حالت تشدید علائم پس از تولد نوزاد برای همیشه از بین میرود. ابتلای خانمها به رماتیسم مفصلی نباید مانع بارداری آنها شود اما بیمار باید پزشک را از داروهای مصرفی خود مطلع سازد تا احتمال آسیب به جنین را کاهش دهد. برخی از داروهای آرتروز را میتوان در صورت نیاز در دوران بارداری نیز مصرف کرد اما بسیاری از این داروها برای جنین مضر بوده و در هنگام اقدام برای بارداری، بارداری یا شیردهی نباید مصرف شوند. آقایان نیز باید در مورد برنامهی خود برای پدر شدن با پزشک مشورت کنند تا پزشک در صورت نیاز داروهای آنها را تغییر دهد.
کپی فقط با ذکر منبع و لینک بلامانع است.
